Аномалии развития и воспаление роговицы (I)
Аномалии развития и воспаление роговицы (I).
Воспаление роговицы, также носит название кератит, является заболеванием роговицы, которое имеет воспалительный характер и проявляется помутнением роговицы. В определенных случаях может произойти повреждение рогового вещества, что может привести к резкому снижению уровня остроты зрения, в результате чего может развиться у больного полная слепота.
Спровоцировать образование кератита (воспаления роговицы) может довольно серьезная травма глаз, наличие бактериальных и вирусных инфекций, происходящие определенные дистрофические изменения, наличие авитаминоза, некоторых хронические заболевания (к примеру, сифилис, туберкулез и другие), грибками и так далее.
Такое глазное заболевание, как кератит, относится к числу довольно тяжелых болезней, так как в результате его развития происходит помутнение роговицы. Происходит образование характерных спаек, наблюдается стойкое снижение уровня остроты зрения, также начинается развитие эндофтальмита и панофтальмита.Основным характерным симптом данного заболевания является и его довольно продолжительное течение – в самых тяжелых случаях может длиться до нескольких недель.
Сегодня различается несколько разновидностей кератита.
Одной из самых распространенных форм данного заболевания считается именно поверхностный катаральный кератит, главные симптомы которого будут развиваться на фоне хронического дакриоцистита, конъюнктивита, а также блефарита. У больного начинает появляться довольно сильное слезотечение, постепенно развивается светобоязнь, в глазах беспокоит резкая боль. А по краю роговицы наблюдается появление сливных либо единичных инфильтратов. В том случае, если будет отсутствовать своевременное лечение, роговица начинает прорастать сосудами.
Развитие вирусного кератита появляется в результате наличия вируса простого герпеса либо заражения опоясывающим лишаем. У больного в области верхнего века, лба, роговом слое глаза и спинке носа начинают образовываться характерные мелкие пузыри. Данный вид кератита является довольно болезненным.Всечаще данный вид кератита может затрагивать и радужную оболочку глаза либо поражать нервные окончания, которые иннервируют мускулатуру глаз, в результате чего начинается развитие глаукомы, а также дисфункции и мускулатуры глаза.
В том случае, если больному был поставлен диагноз вирусный кератит, практически всегда, проводимое лечение оказывается неэффективным. К тому же, бывают случаи, когда пациенты испытывают очень сильные боли и после того, как заболевание начинает уходить, при этом не помогут даже сильнодействующие анальгетики избавить больного от этой боли.
Довольно часто развитие герпетического кератита происходит на фоне протекания острых вирусных инфекций (к примеру, при гриппе). Часто это приводит к определенным затруднениям во время диагностики, так как сам пациент связывает появление неприятных болевых ощущений в глазах с одним из симптомов инфекции.
В том случае, если больной вовремя не обратиться за своевременной медицинской помощью при развитии герпетического кератита, есть вероятность того, что воспаление может выйти и за пределы роговицы и происходит поражение остальных частей глаза.
Самыми главными и первыми симптомами начала развития этой формы кератита является развитие светобоязни и появление повышенной слезоточивости. При этом сам пациент начинает жаловаться на сильное распухание век, начало воспаления кровеносных сосудов, появляется неприятное чувство наличия в глазу инородного тела. С течением времени заболевание начинает постепенно переходить к следующей фазе, при которой образуются на поверхности ткани роговицы характерные язвочки, также формируется бельмо.
Значительно реже наблюдается развитие грибкового кератита, в отличие от других форм заболевания, но при этом он протекает довольно тяжело и может приводить к образованию серьезных последствий. Наибольшая опасность развития грибкового кератита связана с тем, что возбудитель инфекции может проникнуть непосредственно в переднюю камеру глаза.
Если возбудитель заболевание проникает в эту часть глаз, на него практически невозможно оказывать лечебное действие при помощи приема стандартных медикаментозных препаратов. Чаще всего развитие грибковой формы кератита происходит из-за того, что в глаз попадает какой-то инородный предмет. В зону риска входят те люди, которые ранее перенесли различные тяжелые заболевания глаз, а также те, кто страдает от сильного истощения защитных функций организма.
nebolet.comРоговица, в силу своего наружного расположения, подвержена многим заболеваниям, среди которых можно выделить четыре основных группы:
Изолированные опухоли роговицы встречаются крайне редко. Как правило, все новообразования в этой области являются вторичными, то есть переходят сюда из других структур (конъюнктивы, склеры, ресничного тела глаза). Лечение изолированных опухолей роговицы зависит от распространенности процесса и вида опухоли.
К аномалиям развития роговицы относят мегало- и микрокорнеа (увеличенная и уменьшенная роговица соответственно), а также кератоконус (роговица в виде конуса) и кератоглобус (истонченная и шаровидная роговица). Все эти аномалии могут быть исправлены хирургическим методом или с помощью лазерных технологий в отделении Офтальмологии. Микрохирургии глаза К+31.
Дистрофические изменения бывают врожденные и приобретенные. К первым относится пятнистая, узелковая и решетчатая дистрофия. Ко вторым – старческая дуга и дистрофия роговичного эпителия.
Однако самой распространенной патологией роговицы остаются воспалительные заболевания – кератиты.
Причины возникновения кератита
Вызвать кератит могут как внешние факторы, так и внутренние. Среди внешних (экзогенных) чаще всего встречаются бактериальные, грибковые, травматические и вторичные кератиты. Последние возникают в результате распространения инфекции из конъюнктивы, век, слезного аппарата.
К внутренним (эндогенным) факторам относятся вирусы герпеса, туберкулез, сифилис и другие инфекции, нарушение питания и иннервации роговицы, авитаминоз.
Симптомы кератита
Несмотря на то, что для каждого вида кератита характерны свои отдельные признаки, существуют и общие симптомы. Среди них можно отметить боль в глазу, особенно при надавливании на роговицу через веко, слезотечение, покраснение лимба (место перехода роговицы в склеру), помутнение роговицы и связанное с этим ухудшение зрения. Иногда появляются общие симптомы: слабость, головная боль на стороне воспаленного глаза, повышение температуры тела.
Для хронического кератита характерно появление сосудистой сети на роговице (в норме кровеносные сосуды в этой области отсутствуют), потеря ее чувствительности к внешним раздражителям, возникают изъязвления.
Диагностика кератитов
Опытный офтальмолог из К+31 может поставить предварительный диагноз на основании клинической картины заболевания (после изучения жалоб пациента, истории развития болезни и первичного осмотра). Этого, в большинстве случаев, достаточно, чтобы начать неотложную терапию в случае ее необходимости.
Для уточнения диагноза, изучения причины кератита и определения степени поражения роговицы используются различные лабораторные и инструментальные методы исследования.
Проведение бактериологического и цитологического исследования необходимо для выявления возбудителя кератита. При подозрении на аллергическую природу заболевания выполняются аллергические тесты. В сомнительных ситуациях применяются иммунологические методы исследования.
Среди инструментальных методов наиболее широко используется биомикроскопия глаза с помощью щелевой лампы. Благодаря этому методу становится возможным определить характер и объем поражения роговицы. При наличии гнойного отделяемого изучают проходимость слезных путей для профилактики их закупорки гнойными пробками. Изъязвления на роговице обнаруживаются с помощью флюоресцеинового теста.
Лечение кератита
Лечить кератит (воспаление роговицы) необходимо немедленно, так как любое промедление чревато тяжелыми последствиями вплоть до потери зрения. Если причина кератита достоверно еще не известна, то начинают с симптоматического и эмпирического лечения. Для этого используются противовоспалительные препараты, промывание глаз растворами антисептиков, местное применение средств, способствующих заживлению язв на роговице, а также средства, укрепляющие иммунитет.
После выявления возбудителя назначается терапия, направленная на его уничтожение (антибиотики, противовирусные и противоаллергические препараты).
Последствия от перенесенного кератита
Мы держим в фокусе здоровье наших пациентов, поэтому от вовремя начатого и проведенного в полной мере лечения воспаление роговицы проходит бесследно. В противном случае кератит приобретает хроническую форму или, что еще хуже, оставляет необратимые изменения на роговице (рубцы, помутнения, деформации). В этой ситуации единственным методом лечения остается кератопластика.
Чтобы избежать таких осложнений, необходимо следить за своим здоровьем и четко выполнять указания офтальмолога, ведь здоровье для вас – это и наша забота.
www.k31.ru-->Заболевания глаз — органические и функциональные поражения зрительного анализатора человека, ограничивающие его способность видеть, а также поражения придаточного аппарата глаза.Заболевания зрительного анализатора обширны и их принято группировать в несколько разделов.
Содержание
1 Заболевания век
2 Заболевания слезных органов
3 Заболевания конъюнктивы
4 Заболевания склеры
5 Заболевания роговицы
6 Заболевания хрусталика
7 Заболевания стекловидного тела
8 Заболевание радужной оболочки
9 Заболевания сетчатки
10 Заболевания зрительного нерва
11 Нарушения циркуляции водянистой влаги
12 Заболевания глазодвигательного аппарата
13 Заболевания глазницы
14 Нарушения рефракции (аметропии)
Заболевания век
Криптофтальм — полная потеря дифференцировки век.
Колобома века — полнослойный сементарный дефект века.
Анкилоблефарон — частичное или полное сращение краев век.
Птоз верхнего века — аномально низкое положение верхнего века.
Синдром Гунна — непроизвольное поднимание верхнего века.
Заворот века — край века повернут к глазному яблоку.
Блефарит — воспаление краев век.
Трихиаз — неправильный рост ресниц с раздражением глазного яблока.
Отек века — аномальное содержание жидкости в тканях век.
Пресептальный целлюлит — разлитой отек век.
Абсцесс века — гнойное воспаление век.
Ячмень — воспаление мейбомиевых желез края века.
Лагофтальм — неполное смыкание глазной щели.
Блефароспазм — непроизвольное сокращение мышц века.
Заболевания слезных органов
Пороки развития слезопродуцирующего аппарата
Новообразования слезных желез
Патология слезоотводящего аппарата
Заболевания конъюнктивы
Конъюнктивит — воспаление конъюнктивы
Трахома — вид хламидийного конъюнктивита
Синдром сухого глаза — недостаток увлажнения конъюнктивы
Пингвекула — дистрофическое образование конъюнктивы
Птеригиум — складка конъюнктивы
Заболевания склеры
Эписклерит — воспаление поверхностного слоя склеры
Склерит — воспаление глубоких слоев склеры
Склерокератит — воспаление склеры, переходящее на роговицу
Заболевания роговицы
Аномалии развития склеры
Кератит — воспаление роговицы
Кератоконус
Дистрофия роговицы
Мегалокорнеа
Заболевания хрусталика
Аномалии развития хрусталика
Катаракта — помутнение хрусталика
Афакия — отсутствие хрусталика.
Заболевания стекловидного тела
Помутнение стекловидного тела Myodesopsia
Отслойка стекловидного тела
Заболевание радужной оболочки
Поликория — несколько зрачков в радужной оболочке
Аниридия — отсутствие радужной оболочки глаза
Иридоциклит — воспаление радужной оболочки и цилиарного тела
Заболевания сетчатки
Ретинит — поражение эпителиального слоя сетчатки
Дистрофия сетчатки
Отслоение сетчатки
Ретинопатия
Ангиопатия сетчатки
Заболевания зрительного нерва
Неврит — воспаление зрительного нерва
Токсичные поражения зрительного нерва
Нейропатия
Атрофия зрительного нерва
Нарушения циркуляции водянистой влаги
Глаукома
Заболевания глазодвигательного аппарата
Офтальмоплегия
Косоглазие
Нистагм
Заболевания глазницы
Экзофтальм
Нарушения рефракции (аметропии)
Близорукость
Дальнозоркость
Астигматизм
Анизометропия
Патологии роговицы составляют около 25% среди всех глазных заболеваний. Специалистами принято разделять патологии роговицы на генетически обусловленные (аномалии, опухоли, дистрофии, воспаления, повреждения); приобретенные (травмы, послеоперационные рубцы); дистрофические; воспалительные.
См. строение роговицы глаза.
Что влияет на возникновение заболений роговицы?
В последнее время факторов, способствующих возникновению заболеваний роговицы, достаточно много и, к сожалению, с каждым годом их становится все больше: это и экологическая ситуация, травмы, инфекции, генетические особенности.
К появлению патологий роговицы приводят также осложнения, связанные с нарушением режима использования контактных линз, негативные последствия офтальмологических операций, частые бытовые и производственные травм глаза. Такие изменения иногда не определяются визуально и могут быть выявлены только при помощи биомикроскопического исследования в ходе диагностики.
На сегодняшний день офтальмологическая клиника «Эксимер» обладает наиболее современными возможностями диагностики, более усовершенствованными методами и уникальным оборудованием для проведения исследования, позволяющим выявлять нарушения на самых ранних сроках. Для того, чтобы обезопасить себя от возможных проблем, и убедиться, что зрению ничто не угрожает, необходимо проходить диагностическое обследование как минимум один раз в год, даже если, по вашему мнению, у Вас нет проблем со зрением.
Аномалии роговицы
Дистрофии роговицы
Врожденные (первичные) дистрофии имеют наследственный характер, чаще всего проявляются в детском раннем возрасте и имеют прогрессирующее течение и могут быть вызваны, в том числе нарушениями в ходе беременности.
Приобретенные (вторичные) дистрофии, могут развиваться вследствие: коллагеноза, врожденной глаукомы, прогрессирования кератоконуса, авитаминоза, ожогов конъюнктивы и склеры, недостаточности слезной жидкости и др.
Воспаления роговицы (кератиты)
Воспаления (кератиты) принято разделять на две группы по ряду причин возникновения:
Травмы и повреждения
К повреждениям роговицы относятся эрозии, инородные тела, непроникающие и проникающие ранения, ожоги различной этиологии, рубцы, травмы.
Помните!
Искажения зрения, вызванные патологиями роговицы, связанные с нарушениями ее прозрачности или формы, носят необратимый характер и не корректируются при помощи стандартных оптических средств (очки, контактные линзы). В большинстве случаев, единственный выход в решении таких проблем — это операция — кератопластика (частичная или полная замена поврежденного участка роговицы).
Узнать цены
Задать вопрос врачу-офтальмологу
Записаться на прием
excimerclinic.ruАномалии развития орбиты.
Краниостеноз — это заболевание, при котором вследствие преждевременного заращения швов между костями черепа или их врожденного отсутствия нарушается формирование черепа, и он приобретает неправильную форму.
Синдром Тричера Коллинза — аутосомно-доминантное заболевание, характеризующееся черепно-лицевой деформацией. В основе болезни лежит генерализованное поражение эластической ткани.
Размеры мозгового черепа несколько уменьшены, швы облитерированы. Кости свода черепа истончены. Основание черепа укорочено и углублено. Глазницы уплощены, мелкие, экзофтальм, расходящееся косоглазие, нистагм, колобомы век. Глаза широко расставлены и лежат глубоко под нависшими надбровными дугами. Верхняя челюсть и носовые кости недоразвиты, атрофичны. Нижняя челюсть значительно выступает вперед (прогения).
Носоглазничная черепно-мозговая грыжа — передняя черепно-мозговая грыжа, выходящая в глазницу через место соединения решетчатой, лобной, слезной костей и лобного отростка верхней челюсти.
Назофронтальная черепно-мозговая грыжа - передняя черепно-мозговая грыжа, выходящая через канал, образованный решетчатой пластинкой решетчатой кости, носовыми и слезными костями, а также глазничной и носовой частями лобной кости;
Носолобно-глазничная черепно-мозговая - сочетание носолобной и носоглазничной черепно-мозговых грыж.
eyesfor.me Нормальное развитие
Роднички
Передний родничок: наибольший из родничков. Имеет ромбовидную форму, размеры при рождении: 4 см (передне-задний) на 2,5 см (поперечный). Обычно закрывается к 2,5 годам (гг).
Задний родничок: треугольный. Обычно закрывается в 2-3 месяцам (мес).
Клиновидный и сосцевидный роднички: небольшие, неправильной формы. Первый обычно закрывается в 2-3 мес, второй к 1 г.
Свод черепа
Увеличение: в основном определяется ростом мозга. В 90% случаев голова достигает взрослого размера к 1 году, в 95% случаев – к 6 годам. К 7 г рост практически прекращается. К концу 2-го г кости соединяются швами и дальнейший рост происходит путем разрастания и абсорбции.
При рождении череп имеет только один слой. Диплоэ появляется к 4-м г и достигает максимума (мах) к 35 г (когда формируются диплоэтические вены).
Сосцевидный отросток: формирование начинается в 2 г, образование воздушных клеток происходит на 6 г.
Краниосиностоз
Прежнее название – краниостеноз. Частота: х 0,6/1000 живых новорожденных.
Краниосиностоз (КСО) в основном является пренатальной патологией. Постнатальный КСО встречается нечасто (причинами в постнатальном периоде являются в основном позиционные нарушения, поэтому он не является истинным синостозом). КСО редко сочетается с ГЦФ. Точка зрения, что КСО может развиться в результате шунтирования по поводу ГЦФ, не является доказанной. Др. причинами нарушения нормального роста черепа могут быть любые состояния, вызывающие остановку роста полушарий головного мозга (ГМ) (лиссэнцефалия, микрополигирия, некоторые причины ГЦФ и т.д.).
Лечение обычно хирургическое. В большинстве случаев показания к операции: 1)косметические и/или 2)предотвращение тяжелых психологических нарушений, вызванных обезображивающими деформациями. Однако, при множественных КСО развитие мозга может быть задержано неувеличивающимся черепом. ВЧД может быть патологически высоким и, хотя это чаще бывает при множественных КСО, повышенное ВЧД наблюдается в 11% случаев стеноза одного шва. Коронарный КСО может вызвать амблиопию. В большинстве случаев стеноза одного шва операция состоит в линейном иссечении одного шва. При вовлечении нескольких швов или основания черепа требуется комбинированное вмешательство с участием нейрохирурга и кранио-фациального хирурга; в некоторых случаях его приходится разбивать на несколько стадий. Возможные риски операции: кровопотеря, припадки, инсульт.
Диагностика
Во многих случаях т.н. синостоза на самом деле имеется просто позиционное уплощение (т.н. «ленивый ламбдовидный шов»). Если такое подозрение существует, следует рекомендовать родителям не класть головку на уплощенную область и осмотреть ребенка через 6-8 нед. Если уплощение позиционное, то должно быть некоторое улучшение; если это истинный КСО, то он проявит себя. Диагноз КСО можно подтвердить следующими способами:
1. пальпацией костных выступов над тем швом, который подозревается вовлеченным в синостоз (исключение: ламбдовидный синостоз)
2. осторожным давлением большими пальцами, при котором не удается вызвать относительного движения костей по обеим сторонам шва
3. обзорными краниограммами:
A. отсутствие нормальной прозрачности в центре шва. В некоторых случаях шов имеет нормальный рентгенологический вид (даже на КТ), возможно в результате локального формирования костных спикул
B. в случае повышенного ВЧД могут наблюдаться локальные изменения костной структуры [«разбитый медный (или серебряный) череп»], диастазы швов и эрозия седла
4. КТ:
A. демонстрирует контуры черепа
B. показывает утолщения и/или образование складок в области синостоза
C. покажет ГЦФ, если она имеется
D. может показать увеличение лобного СА
E. трехмерная КТ может лучше продемонстрировать изменения
5. в сомнительных случаях можно произвести радиоизотопное исследование скелета с технецием:
• в течение первых недель (нед) жизни костные швы черепа слабо накапливают изотоп
• при преждевременном закрытии швов бывает ↑ накопление изотопа по сравнению с другими (нормальными) швами
• при полном закрытии шва вообще нет никакого накопления препарата
6. МРТ: обычно производят в тех случаях, когда есть сопутствующая интракраниальная патология. Часто далеко не столь информативна, как КТ
7. размеры черепа, такие как лобно-затылочная окружность (ЛЗО), могут оставаться нормальными даже при наличии его явной деформации
Повышенное ВЧД
Признаки ↑ ВЧД у новорожденных с КСО:
1. рентгенологические признаки (на обзорных краниограммах или КТ)
2. нарушение роста свода черепа (в отличие от несиностозного черепа, где ↑ ВЧД приводит к макрокрании у новорожденных, в этих случаях, наоборот, КСО приводит к ↑ ВЧД и недостаточному росту черепа)
3. отек диска зрительного нерва
4. задержка психического развития
Типы краниосиностозов
Сагиттальный синостоз
Наиболее частый вид КСО, вовлекающий один шов; в 80% случаев наблюдается у мужчин (%). Приводит к развитию долихоцефалии или скафоцефалии (ладьевидный череп) с выступающим лбом, затылком и пальпируемым килевидным сагиттальным гребнем. ЛЗО остается близкой к норме, но межтеменное расстояние значительно ↓.
Хирургическое лечение
Кожный разрез может быть продольным или поперечным. Производится линейная полосчатая краниоэктомия с иссечением сагиттального шва от коронарного шва до ламбдовидного, желательно в течение (х) первых 3-6 мес жизни. Ширина полосы иссечения должна быть не менее 3 см. Нет доказательств того, что помещение искусственных материалов (напр., покрытие пластиком обнаженных краев теменных костей) задерживает развитие рецидива КСО. Особое внимание обращается на предотвращение повреждения ТМО, т.к. при этом имеется риск повреждения подлежащего верхнего сагиттального синуса (ВСС). Ребенка наблюдают; если в течение 6 мес вновь возникает сращение, то производят реоперацию. После 1 г обычно требуется более обширное вмешательство.
Коронарный синостоз
Составляет 18% КСО, чаще наблюдается у женщин (&). При синдроме Крузона имеется сочетание с аномалиями клиновидной кости, костей орбиты и лица (гипоплазия средней части лица). При синдроме Аперта имеется сочетание с синдактилией. Односторонний коронарный сионостоз приводит к ( ) плагиоцефалии с уплощением лба на пораженной стороне или выпуклостью над глазом (здоровая сторона, наоборот, выглядит ненормально выпуклой), супраорбитальным краем, расположенным выше, чем на непораженной стороне (на обзорных краниограммах признак гл за арлекина). На пораженной стороне орбита обращена кнаружи; может наблюдаться амблиопия. Без лечения развиваются уплощенные щеки, отклонение носа в нормальную сторону (корень носа смещается в сторону деформации).
Двусторонний коронарный КСО (обычно при кранио-фациальном дисморфизме с множественными КСО, напр., синдроме Аперта) брахицефалии с широким, уплощенным лбом (акроцефалия). При сочетании с преждевременным закрытием фронто-сфеноидального и фронто-этмоидального швов развивается укороченная передняя черепная ямка (ПЧЯ) с гипоплазией верхней челюсти, неглубокими орбитами и прогрессирующим экзофтальмом.
Хирургическое лечение
Часто отличный косметический результат дает простая полосчатая краниоэктомия вовлеченного шва. Однако, есть аргументы, что этого может недостаточно. Поэтому в соответствии с современными рекомендациями следует произвести лобную краниотомию (одно- или двустороннюю) с перемещением латерального угла глазной щели путем иссечения дуги орбиты.
Метопический синостоз
Результат: тригоноцефалия (заостренный лоб со срединным гребнем). Во многих случаях имеется аномалия 19р хромосомы. Клинически: умственная задержка.
Ламбдовидный синостоз
Эпидемиология
Длительное время считался редкостью с частотой 1-9% от всех КСО. Последние публикации указывают частоту 10-20%, что может быть связано как с истинным ↑ частоты, так и с изменением диагностических критериев и ↑ настороженности. Чаще наблюдается у % (%:&=4:1). В 70% случаев бывает вовлечена правая сторона. Обычно проявляется в возрасте 3-18 мес, но может быть уже и в 1-2 мес.
В отношении диагностических критериев существуют различные взгляды. Некоторые авторы пытаются разделить первичные аномалии ламбдовидного шва и позиционные уплощения, которые они называют «ленивый ламбдовидный шов». Другие авторы не делают таких различий и иногда называют это состояние затылочной плагиоцефалией, чтобы избежать необходимости выделять аномалии ламбдовидного шва.
Позиционное уплощение может быть вызвано:
1. ↓ активностью: младенцы, которые постоянно лежат на спине с головой в одном положении, напр., в результате церебрального паралича, задержки умственного развития, недоношенности, хронических заболеваний
2. ненормальной позой: врожденная кривошея, врожденные нарушения шейного шейного позвоночника
3. вынужденным положением: начиная с 1992 г. имеется тенденция класть младенцев спать на спине для уменьшения риска синдрома внезапной младенческой смерти, иногда с губчатой клиновидной подкладкой, чтобы ребенок был наклонен в одну сторону, чтобы ↓ риск аспирации
4. внутриутробной патологией: внутриутробное сдавление (напр., при многоплодии или большом размере плода), аномалии матки
Клинические проявления
Уплощение затылка. Может быть односторонним или двусторонним. Если одностороннее, то иногда называется ламбдовидной плагиоцефалией. Если она выраженная, то может вызвать выпячивание лба на этой же стороне. В результате череп принимает ромбовидную форму. Ухо на стороне поражения расположено впереди и ниже противоположного. Орбита и лоб на противоположной стороне также могут быть уплощены. Это состояние можно спутать с гемифасциальной микросомией или плагиоцефалией, наблюдающимися при одностороннем коронарном КСО. Двусторонний ламбдовидный синостоз приводит к брахиоцефалии со смещением обоих ушей кпереди и вниз. В отличие от пальпируемого гребня сагиттального или коронарного синостоза может пальпироваться вдавление вдоль синостозного ламбдовидного шва (хотя в некоторых случаях может быть околошовный гребень).
Диагностика
Наиболее важным способом диагностики является клинический осмотр. Обзорные краниограммы могут помочь в дифференцировке. Если краниограммы сомнительные, следует попробовать не класть ребенка на пораженную сторону х нескольких нед. Если нет улучшения, следует сделать радиоизотопное исследование скелета. В очевидных случаях синостоза и в некоторых случаях непроходящего позиционного уплощения (которое обычно постепенно улучшается со временем, но для этого может потребоваться до 2 лет) может быть показано хирургическое лечение.
Обзорные краниограммы: показывают склерозированный край с одной стороны ламбдовидного шва в 70% случаев. В некоторых случаях могут быть локальные изменения кости (т.н. «разбитый медный череп») в результате давления подлежащих извилин и локального повышения ВЧД. При этом синдроме имеется характерное испещрение костей с очагами прозрачности, имеющими округлую форму с плохо различимыми краями. Этот синдром сочетается с общим повышением ВЧД только в тех случаях, когда есть эрозия седла или диастаз швов.
КТ: в режиме «костного окна» можно обнаружить показать эрозию или истончение внутренней костной пластинки в затылочной области в 15-20% случаев. В >95% случаев эти изменения наблюдаются на стороне поражения. Шов может выглядеть закрытым. В режиме «мозгового окна» в 2% случаев могут быть такие аномалии вещества мозга как гетеротопия, ГЦФ, агенезия мозолистого тела. В >70% случаев имеется значительное увеличение лобного САП, что также может быть и при синостозе других швов.
Радиоизотопное исследование скелета: накопление изотопа в области ламбдовидного шва увеличивается в течение первого года, пик наблюдается в 3 мес (после обычного отсутствия активности в течение первых недель жизни). Результаты теста при ламбдовидном синостозе такие же, как и при КСО.
Лечение
Раннее хирургическое лечение показано в тяжелых случаях обезображивающих кранио-фациальных нарушений или в случае очевидного повышения ВЧД. В остальных случаях можно в течение 3-6 мес проводить нехирургическое лечение. В большинстве случаев нарушения остаются неизменными или улучшаются со временем или в результате консервативного лечения. Значительная косметическая деформация продолжает развиваться в 15% случаев.
Нехирургическое лечение: хотя обычно наблюдается улучшение, некоторая степень стойкой дисконфигурации все же остается.
Изменение положения головы оказывается эффективным в 85% случаев. Ребенка кладут на непораженную сторону или на живот. При уплощении затылка в результате кривошеи требуется активная физиотерапия; улучшение должно наступить в течение 3-6 мес.
В случае более выраженных изменений можно воспользоваться выправляющим шлемом (однако, контролированных исследований, подтверждающих эффективность этого метода, нет).
Хирургическое лечение: требуется только в 20% случаев. Идеальный возраст для операций между 6-18 мес. Ребенка кладут на живот на мозжечковый подголовник с хорошей подкладкой (анестезиолог должен поднимать и массировать лицо каждые 30 мин, чтобы от длительного давления не образовались пролежни).
Возможные хирургические вмешательства: от простой односторонней краниоэктомии шва до сложной реконструкции кранио-фациальной бригадой.
Проведение линейной краниоэктомии от сагиттального шва до астериона обычно бывает эффективно у младенцев моложе 12 нед без выраженных обезображивающих изменений. Особое внимание обращают на то, чтобы не повредить ТМО около астериона, т.к. это область поперечного синуса. На иссеченном шве виден внутренний гребень. Ранние операции дают лучшие результаты, после 6 мес может потребоваться проведение более радикальных вмешательств.
Средняя величина кровопотери даже в неосложненных случаях составляет 100-200 мл, поэтому часто требуется гемотрансфузия.
Множественные синостозы
Сращение нескольких или всех черепных швов оксицефалии (башенный череп с недоразвитием придаточных пазух и неглубокими орбитами). У этих пациентов ↑ ВЧД.
Кранио-фациальные дисморфические синдромы
Описано более 50 синдромов; некоторые из них см. табл. 6-4.
Табл. 6-4. Некоторые кранио-фациальные дисморфические синдромы
* сокращения: АД – аутосомно-доминантная передача; КСО - краниосиностоз; ГЦФ - гидроцефалия
Гринберг. Нейрохирургия bone-surgery.ru
Аномалии развития роговицы.
Аномалии развития роговицы чаще характеризуются изменением ее размеров или радиуса кривизны.
Симптомы аномалии развития роговицы
Симптомы неправильного развития роговицы — это изменение радиуса кривизны или самих ее размеров. Гигантская роговица (megalocornea) может быть врожденной, чаще — двусторонней аномалией, но нередко наблюдается как симптом при врожденной глаукоме. В отличие от увеличенной роговицы при врожденной глаукоме megalocornea остается прозрачной, лимб не расширен, отсутствуют функциональные расстройства, внутриглазное давление нормальное, нет глаукоматозной экскавации. Малая роговица (microcornea) является обычным симптомом микрофтальма и реже наблюдается при нормальных размерах глаза как отдельная двусторонняя аномалия. Уменьшение размеров роговицы может колебаться от 2 до 6 мм. Очень часто такие глаза предрасположены к развитию глаукомы из-за наличия в углу передней камеры мезенхимальной эмбриональной ткани. Малая и большая роговицы влияют на клиническую рефракцию и зрительные функции, так как изменение размеров роговицы влечет за собой изменение ее кривизны. В этих случаях возможна коррекция аметропии с помощью очков или контактных линз. Коническая роговица (keratoconus) как врожденная аномалия наблюдается редко, она, как правило, двусторонняя. Роговица имеет форму конуса, вершина которого находится чаще в нижней половине роговицы и редко совпадает с ее центром. При биомикроскопии видно истончение верхушки конуса, помутнение ее, утолщение нервов роговицы. Вследствие этих изменений снижено зрение. При прогрессировании процесса появляются светобоязнь и боли.
Лечение аномалии развития роговицы
При начальных стадиях кератоконуса для повышения остроты зрения показана коррекция контактными линзами, а при выраженных изменениях проводится хирургическое лечение — кератопластика. При кератоглобусе роговица приобретает выпуклую форму на всем ее протяжении. Наблюдается радиус кривизны роговицы с изменениями относительно нормы при офтальмометрии. Показания при снижении зрения — ношение контактных линз и очков (для коррекции аметропии). Оперативное вмешательство по Филатову—Пучковской необходимо при кератоглобусах, когда нет возможности провести коррекцию. Первичные врожденные помутнения (дегенерация, дистрофия) роговицы встречаются редко. Обычно они связаны с заболеваниями матери (гонорея, сифилис, токсоплазмоз, туберкулез и др.), вызывающими порок эмбриогенеза, а также возникают под воздействием алиментарных и нейрогенных факторов. Дегенерации чаще связаны с нарушениями белкового метаболизма. Они бывают семейными с аутосомно-доминантным типом наследования и отличаются ареактивным прогрессирующим течением. Как правило, помутнение располагается в центре, имеет полиморфный вид, четкие края и белесоватый цвет. Чувствительность роговицы не всегда снижена. Процесс чаще всего симметричный и двусторонний. Глаза почти всегда спокойны, васкуляризации нет, но зрение снижено (нередко до светоощущения). Однако поскольку с ростом ребенка растягивается и роговица, возможно истончение, значительное уменьшение или полное исчезновение помутнения. Поэтому показано консервативное лечение, направленное на усиление трофики (витамины, глюкоза, дефибринированная кровь, дибазол и др.) и возможное рассасывание помутнений (лидаза, трипсин, оксигенотерапия, ультразвук). Стабильные и выраженные помутнения у детей старше 3 лет, когда в основном рост роговицы закончен, подлежат оперативному лечению — кератопластике и кератопротезированию.
3. Врожденные аномалии роговицы.
Роговица представляет собой переднюю часть наружной фиброзной оболочки глаза и является высокочувствительной, прозрачной и оптически гомогенной оболочкой. Механическая прочность роговицы обеспечивается упорядоченным коллагеновым матриксом. Отсутствие миелиновых волокон вокруг нервов роговицы также способствуют обеспечению прозрачности роговицы. Являясь бессосудистой структурой, роговица получает питание из влаги передней камеры, из перилимбальной сосудистой сети. В период органогенеза развитие роговицы происходит в тесной взаимосвязи с другими структурами переднего отрезка глаза, поэтому часто врожденные аномалии развития роговицы сочетаются с аномалиями радужной оболочки глаза и патологией угла передней камеры. Изолированные аномалии развития роговицы обычно характеризуются изменением ее размеров, радиуса кривизны и прозрачности. Моногенные варианты врожденных аномалий роговицы клинически проявляются ее уплощением, а также склерокорнеа, мегалокорнеа и врожденным дермоидом.
К настоящему времени в группе ВПР роговицы описано 8 генетических вариантов, которым соответствует 6 нозологических форм, и картировано 5 генов, два из которых идентифицированы. Мутациями в идентифицированных генах обусловлено 3 генетических варианта.
Мегалокорнеа определяется как состояние, при котором горизонтальный диаметр роговицы превышает 13 мм и не имеет тенденции к дальнейшему увеличению. Внутриглазное давление находится в пределах нормы. Структура и толщина роговой оболочки, как правило, не изменена. Передняя камера очень глубокая; отмечается высокая миопия и астигматизм. [3]. Этиология мегалокорнеа пока недостаточно изучена. Известно, что наиболее часто встречается форма с Х-сцепленным наследованием, обусловленная мутацией в гене, локализованном в области хромосомы Xq21.3-q22.
Плоская роговица – редкая патология, затрагивающая оба глаза. Клинически отмечается уменьшение кривизны роговицы (в среднем радиус кривизны роговицы составляет 7,8 мм), гиперметропия, мелкая передняя камера, в связи с чем, появляется предрасположенность к закрытоугольной глаукоме. Плоской роговице могут сопутствовать инфантильная глаукома, аниридия, врожденная катаракта, эктопия хрусталика, колобомы, микрофтальм, симптом «голубых» склер, дисплазия сетчатки, аномалия Петерса. Наиболее высокое распространение это заболевание получило в Финской популяции, в связи с чем, относится к группе «финских» болезней. Необходимо отметить, что для этого ВПР роговицы описано 2 типа наследования- аутосомно-доминантный и аутосомно-рецессивный. Вариант с аутосомно-рецессивным типом наследования клинически является наиболее тяжелым. [46, 58, 70].
Среди аномалий развития роговицы, характеризующиеся изменением прозрачности, можно выделить периферические и центральные помутнения роговицы. Врожденные помутнения роговицы встречаются, в среднем, у 3 из 100000 новорожденных. Остановимся на первых из них. Врожденный дермоид – локализуются обычно на периферии роговицы, содержат коллагеновую и эпителиальную ткани. Встречаются как изолированные формы, так и в качестве составляющего звена симптомокомплекса. Иногда дермоидные кисты роговицы сочетаются с дермоидами конъюнктивы и склеры, обуславливая тем самым появление роговичного астигматизма, амблиопии и как следствие косоглазия. [1, 6] Склерокорнеа – врожденное двустороннее васкуляризированное периферическое или полное помутнение роговицы, часто асимметричное, которое может сочетаться с другой глазной патологией [77]. В 50 % случаев заболевание носит спорадический характер, а в 50 % - наследуется по аутосомно-рецессивному типу.
Не смотря на активные исследования молекулярной генетики ВПР роговицы, остаются вопросы, требующие дальнейшего изучения. В настоящее время идентифицированы 2 гена, мутации которых приводят к формированию ВПР роговицы. Мутации в гене кератокана (OMIM 603288) являются причиной формирования плоской роговицы. Известно, что ген кератокана состоит из 3 экзонов. Кератокан относится к семейству лейциновых протеогликанов, основной функцией которых является поддержание прозрачности радужки Установлено, что ген экспрессируется в раннем эмбриогенезе на этапе формирования нервных бугорков и позже во время формирования стромы роговицы. В настоящее время идентифицированы 4 мутации в гене кератокана, которые в гомозиготном состоянии приводят к формированию плоской роговицы: ASN247SER; GLN174TER; THR215LYS; ARG313TER. При этом в выборке больных из Финляндии наиболее часто обнаруживалась мутация ASN247SER , в то время как у больных с наличием плоской роговицы из Бангладеш мажорной была мутация THR215LYS. Клинической особенностью этого генетического варианта порока является сочетание с микрофтальмом и склерокорнеа.
Для группы ВПР роговицы идентифицирован ген- PITX2 (OMIM 601542), мутации в котором обнаружены у больных с кольцевидным дермоидом роговицы, синдромом Ригера и аномалией Петерса, а также гипоплазией радужки. Белковый продукт гена является содержащим гомеодомен фактором транскрипции, основной функцией которого является индукция ассиметричного развития органов эмбриона, с регуляцией формирования левосторонних органов. Обнаружено, что ген экспрессирует в переокулярной мезенхиме, эпителии верхней и нижней челюстей, а также мезенхиме конечностей. Таким образом, плейотропный эффект гена может обуславливать возникновение клинических форм с сочетанием ВПР глаза, зубов и конечностей. В гене идентифицировано 12 мутаций. Большинство из них в гетерозиготном состоянии обуславливают формирование синдрома Ригера. Выявлены специфические мутации, обуславливающие возникновение гипоплазии радужки, сопровождающейся ранней глаукомой или врожденного кольцевидного дермоида роговицы.
www.ophthalmogenetics.ruАномалии развития роговицы выражаются изменением ее величины и формы.
Мегалокорнеа — гигантская роговица (диаметр более 11 мм) — иногда является семейно-наследственной аномалией. При этом другая патология отсутствует.
Большая роговица может быть не только врожденной, но и приобретенной патологией. В этом случае роговица увеличивается в размере вторично при наличии некомпенсированной глаукомы в молодом возрасте.
Микрокорнеа — малая роговица (диаметр 5—9 мм) — может быть как односторонней, так и двусторонней аномалией. Глазное яблоко в таких случаях тоже уменьшено в размере (микрофтальм), хотя и отмечаются случаи малой роговицы в глазах нормального размера. При необычно малой или большой роговице имеется предрасположенность к развитию глаукомы. В качестве приобретенной патологии уменьшение размера роговицы сопутствует субатрофии глазного яблока. В этих случаях роговица становится непрозрачной.
Эмбриотоксон — кольцевидное помутнение роговицы, расположенное кониентрично лимбу. Оно очень похоже на старческую дугу. Лечение не требуется.
Плоская роговица может сочетаться с микрокорнеа, рефракция ее снижена (28—29 дптр), имеется предрасположенность к повышению внутриглазного давления из-за сужения угла передней камеры.
Кератоконус, или коническая роговица, — это генетически обусловленная патология роговицы, внешним проявлением которой является изменение ее формы. Роговица истончается в центре, вытягивается в виде конуса. Это происходит по причине недоразвития мезенхимной ткани роговицы и склеры. Вся наружная капсула глаза теряет обычную упругость. Заболевание начинается в возрасте 10—18 лет, а иногда и раньше. Появляется неправильный астигматизм, который не поддается коррекции. Пациент часто меняет очки из-за того, что меняются степень и оси астигматизма. Изменение оси астигматизма иногда можно отметить даже при перемене положения головы.
Процесс чаще двусторонний, но развивается не всегда одинаково и одновременно на обоих глазах. Наблюдение за однояйцевыми близнецами с кератоконусом показало, что у них в одном и том же возрасте появились симптомы заболевания и зафиксированы одинаковые данные рефракции глаза, роговицы, а также степень и ось астигматизма. Спустя несколько лет у обоих близнецов в парных глазах тоже одновременно сформировался кератоконус.
Слабость эластического каркаса роговицы отмечается главным образом в центральном отделе. Вершина конической роговицы всегда опущена книзу и не соответствует проекции зрачка (рис. 11.3). С этим связано появление неправильного астигматизма. При внимательном осмотре в свете щелевой лампы можно увидеть едва заметные почти параллельные друг другу тонкие полоски, локализованные в центральном отделе десцеметовой оболочки — трещины эластической мембраны. Появление данного симптома можно считать первым достоверным признаком кератоконуса. Толщина роговицы в центре постепенно уменьшается, увеличивается глубина передней камеры, оптическая сила достигает 56—62 дптр. При исследовании методом кератотопографии выявляют характерные симптомы изменений оптических свойств роговицы — смещение оптического центра книзу, наличие неправильного астигматизма, большие различия в силе преломления между противолежащими отделами роговицы.
glazamed.ru
Аномалии развития роговицы чаще характеризуются изменениями ее размеров или радиуса кривизны.
Микрокорнеа. Микрокорнеа, или малая роговица,— это такое состояние роговицы, при котором даже без специ ального измерения она представляется уменьшенной про тив привычных нормальных размеров. При измерении вы является, что она уменьшена в сравнении с возрастной нормой более чем на 1 мм, т. е. диаметр роговицы ново рожденного может быть не 9, а 6—7 мм.
Мегалокорнеа. Мегалокорнеа, или макрокорнея,— большая роговица, т. е. ее размеры увеличены против возрастной нормы более чем на 1 мм. Например, если диаметр роговицы у ребенка одного года равен 12 мм (больше на 2 мм), это, несомненно, мегалокорнеа.
Малая и большая роговица чаще не отражаются на клинической рефракции и зрительных функциях, так как радиус кривизны роговиц и их прозрачность при этом остаются нормальными. Однако необходимо знать, что как микро-, так и мегалокорнеа могут сопровождаться повы шением внутриглазного давления, т. е. глаукомой. Поэтому у каждого ребенка с таким состоянием должно быть ис следовано внутриглазное давление. Осуществляют это, как правило, в условиях глазного отделения под общей ане стезией или во время физиологического сна, углубленного снотворными средствами (люминал).
Кератоконус. Состояние роговицы, при котором зна чительно изменена ее форма, конусообразно выступает ее центральная часть. Небольшие изменения формы роговицы не могут быть определены при простом визуальном осмотре, иногда остается незамеченным даже выраженный кератоконус. Нужно заподозрить такую ано малию, когда обнаружено понижение зрения у детей с прозрачными преломляющими оптическими средами и нор мальным глазным дном. В таких случаях следует всегда определять форму, кривизну и рефракцию роговицы (кератометрия, офтальмометрия, рефрактометрия). При этом всегда выявляется выраженный астигматизм, чаще неправильный.
Кератоглобус. Характеризуется тем, что поверхность роговицы имеет выпуклую форму не только в центре, как при кератоконусе, а на всем протяжении. При офтальмо метрии выявляется измененный радиус кривизны роговицы с явлениями астигматизма. Зрение снижено.
Некоторое повышение остроты зрения при аномалиях формы роговицы обеспечивается очковой коррекцией. Однако наибольший эффект дают контактные линзы. Предпочтительно ношение «мягких» контактных линз, так как они меньше, чем жесткие, травмируют глаз, хотя быстрее повреждаются и мутнеют. В тех случаях, когда оптическая коррекция невозможна, например, при выра женных кератоконусах, прибегают к операции керато пластики.
Врожденные помутнения. Врожденные помутнения ро говицы встречаются редко. Они бывают, как правило, результатом порока эмбриогенеза в связи с болезнью матери (сифилис, гонорея, туберкулез, токсоплазмоз и др.). Помутнения обычно имеют диффузный характер, распо лагаются глубоко и в центре, эпителий над ними блестя щий и гладкий. Изменение прозрачности роговицы может быть на периферии, оно носит название эмбриотоксона и напоминает «старческую дугу». Существует и такой вид помутнений роговицы, как ее врожденная пигментация.
Следует учитывать, что с ростом ребенка растет и его роговица, а поэтому возможно истончение, значительное уменьшение или почти полное исчезновение помутнения. Поэтому при врожденных помутнениях роговицы показано консервативное лечение, направленное на усиление трофи ки (витамины, глюкоза, дефибринированная кровь, ново каин, дибазол и др.) и возможное рассасывание помутне ний (этилморфина гидрохлорид, лидаза, трипсин, оксигенотерапия, ультразвук и биогенные препараты).
Стабильные и выраженные помутнения у детей старше 3 лет, когда в основном рост роговицы закончен, подлежат оперативному лечению — кератопластике или кератопротезированию.
www.medicus.ru
На сегодняшний день, среди основных аномалий развития роговицы, определяются следующие заболевания – микрокорнеа, мегалокорнеа, кератоконус, эмбриотоксон, кератоглобус.
Микрокорнеа – это уменьшение роговицы меньше, чем на один миллиметр с учетом возрастной нормы. Мегалоконеа также называется макрокорнеа является определенным заболеванием главной характеристикой, которого будет увеличение размеров роговицы более, чем на один миллиметр относительно возрастной нормы. Эти две аномалии оказывают отрицательное воздействие не только на зрительные функции, но также и клиническую рефракцию, провоцируя начало изменения кривизны роговицы. Эти состояния могут сопровождаться и довольно сильным повышением внутриглазного давления (это явление носит название врожденная глаукома).
Главной характеристикой эмбриотоксона является наличие у больного кольцевидного помутнения роговицы, которое будет концентрично относительно к лимбе и напоминает проявления «старческой дуги».
При начале образования кератоконуса происходит значительКное изменение правильной формы роговицы, в результате чего она приобретает форму конуса, который слегка выступает из центральной зоны. Эта аномалия может носить врожденный характер, но также и приобретенный, что бывает крайне редко. В некоторых случаях это явление будет сочетаться и с другими определенными аномалиями, протекающими в развитии глаза, а также других органов.
В том случае, если кератоконсу имеет приобретенный характер, заболевание будет прогрессировать достаточно медленно. Чаще всего его развитие происходит именно в молодом возрасте (примерно от 15-ти и до 20-ти лет), в результате чего у человека будет постепенно снижаться острота зрения. К числу факторов и причин, которые способны спровоцировать начало развития такой аномалии, могут относиться определенные расстройства, протекающие непосредственно в щитовидной железе, а также резкое ухудшение сопротивляемости центральных отделов роговицы воздействию внутриглазного давления.
В результате воздействия этих факторов провоцируется их небольшое выпячивание и перерастяжение. Возможен разрыв десцеметовой оболочки в вершине самого конуса, в результате чего в ее ткань начинает попадать влага и происходит постепенное помутнение роговой оболочки. Диагноз кератоконус ставится на основе получения результатов рефрактометрии, биомикроскопии, кератометрии, а также офтальмометрии. Данная аномалия может сопровождаться ярко выраженной формой астегматизма, чаще всего, она будет неправильная.
Острый кератоконус также носит название водянка роговицы является последним (завершающим) этапом в протекании развития хронического кератоконуса, который будет развиваться в результате разрыва демцементовой мембраны (это задняя внутренняя оболочка роговицы), а также проникновения влаги передней камеры непосредственно в строму роговицы.
Развитие острого кератоконуса, практически во всех случаях, происходит внезапно, при этом его образование сопровождается довольно ярко выраженным и резким болевым синдромом, также у пациента наблюдается сильная отечность роговицы. Размеры зоны помутнения и отечности стромы способны колебаться от локального и вплоть до тотального.
Отличительной особенность кератоконуса от кератоглобуса является шаровидная форма выступления всего слоя роговицы. С помощью офтальмометрии можно определить изменения в радиусе кривизны роговицы относительно нормы, а также астигматизма. Происходит снижение зрительной функции человека, в результате чего больному может быть назначена коррекция с помощью очков аметропии, также с этой целью могут применяться и контактные линзы. При выраженномкератоглобусе невозможно применение оптической коррекции, именно поэтому врач может назначить только проведение незамедлительного оперативного вмешательства (кератопластика).
nebolet.comМакрокорнеа.
Макрокорнеа или мегалокорнеа это врожденная аномалия при которой размеры роговицы увеличены. Гигансткая роговица может достигать размеров более 1,5см. Размеры всего глаза в этом случае тоже бывают увеличены. Иногда большая роговица является признаком врожденной глаукомы. Лечение хирургическое.
Кератоконус, кератоглобус.
Врожденное изменение формы роговицы, при котором роговица имеет форму конуса или выпуклого полушария. Обычно эти изменения связаны с нарушением структуры белков составляющих ткань роговицы и проявляются к 14-18 годам. Назначается ношение жестких контактных линз, при отсутствии эффекта, проводится пересадка роговицы.
Дистрофические кератиты бывают первичными, которые возникают в результате нарушения обмена веществ. Такие дистрофии часто бывают наследственными. Обычно они двусторонние. Первичные кератиты поражают как отдельные слои, так и всю роговицу. Течение первичных дистрофических кератитов медленнопрогрессирующее. В конечном итоге возникает та или иная степень нарушения зрительной функции. Медикаментозное лечение обычно результата не дает. Проводится хирургическое лечение – послойная или сквозная пересадка роговицы.
Вторичные кератиты развиваются как исход кератитов возникших по различным причинам: вследствие инфекции, травмы.
Старческая дуга.
Старческая дуга – это круговое помутнение роговицы по ее периферии. Развивается оно в старческом возрасте и возникает вследствие нарушения обмена веществ, в основном жирового обмена и обмена холестерина. На состоянии зрения старческая дуга обычно не отражается, поэтому лечения не назначают, но рекомендуют наблюдение у офтальмолога.
Лентовидное помутнение роговицы.
Лентовидное помутнение роговицы – это следствие нарушения структуры соединительной ткани и отложения солей кальция в роговице по ее центру, чаще в горизонтальном направлении. Обычно это состояние возникает на слепых глазах, после перенесенного воспалительного заболевания всего глазного яблока (панофтальмит) с гибелью глаза.
Кольцо Кайзера-Флейшнера.
Кольцо Кайзера-Флейшнера представляет собой отложение пигментного красящего вещества коричнево-зеленого цвета по периферии роговицы в виде кольца. Оно возникает при нарушении обмена меди, возникающем при гепатолентикулярной дегенерации, сопровождающейся нарушениями функции печени и нервной системы. Само кольцо остроты зрения не нарушает и лечения не требует.
Буллезный кератит.
Это заболевание возникает в старческом возрасте на слепых глазах при глаукоме. Оно сопровождается образованием на роговице пузырей, которые легко вскрываются, заживают и возникают снова. Лечить необходимо основное заболевание.
КЛИНИКА ОФТАЛЬМОЛОГИИ ОАО МЕДИЦИНА в МОСКВЕ
НЕМЕЦКИЙ ОФТАЛЬМОЛОГИЧЕСКИЙ ЦЕНТР
ЛАЗЕРНАЯ КОРРЕКЦИЯ ЗРЕНИЯ в ПАРИЖЕ
РАННЯЯ ДИАГНОСТИКА ОФТАЛЬМОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
ОБСЛЕДОВАНИЕ и ЛЕЧЕНИЕ в ГЕРМАНИИ – институт "DIAGNOSTIX"
ЛЕЧЕНИЕ в ИЗРАИЛЕ без ПОСРЕДНИКОВ - МЕДИЦИНСКИЙ ЦЕНТР им. СУРАСКИ в ТЕЛЬ-АВИВЕ
ПОМОЩЬ в ОРГАНИЗАЦИИ ЛЕЧЕНИЯ - 8 (495) 66 44 315
| Вверх |
Врожденное полное отсутствие роговицы - сочетается с отсутствием век и конъюнктивы, наблюдается при криптофтальме. Микрокорнеа - роговица, имеющая размер менее 11 мм в диаметре. Развивается в результате остановки в развитии переднего отрезка глаза на начальной стадии морфогенеза, сопровождается плоской роговицей, эмбриотоксоизом, катарактой. В дальнейшем 20% детей с таким пороком страдают глаукомой. Наследуется по аутосомио-домииантному типу.
Макрокорнеа (мегалокорнеа) - увеличение размеров роговицы, достигающей более 13 мм в диаметре при нормальном внутриглазном давлении и отсутствии помутнений. Образование макрокорнеа связано с расширением кольца цилиарного тела. Гистологически структура роговицы может быть нормальной или может отмечаться утолщение десцеметовой мембраны. Сочетается с остатками зрачковой мембраны, подвывихом хрусталика, задним эмбриотоксоизом. Наследуется аутосомно-доминантно или аутосомно-рецессивио.
Плоская роговица - отсутствие кривизны роговицы, чго редко снижает ее преломляющую способность и зрение. Порок двусторонний, сочетается с задним эмбриотоксином, колобомой радужки и хориоидеи, врожденной катарактой. Гистологически плоская роговица сохраняет свою обычную структуру. Описано в ней пролиферацию и кератинизацию эпителия, акаитоз, дискератоз, отсутствие боуменовой мембраны, васкуляризацию стромы с признаками хронического кератита. Наследуется аутосомно-рецессивно и аутосомно-доминантно
Кератоконус - коническое выпячивание истонченной и рубцово-измененной роговицы, обусловленное недоразвитием ее мезодермальной стромы с разрушением боуменовой мембраны и разрывом десиеметовой оболочки н линейными помутнениями. Встречается чаще у девочек (70%), обычно на обоих глазах. Верхушка конуса обращена вниз к назальной частн. Наследование аутосомно-доминантное и аутосомно-рецессивное
Лечение - контактные линзы, пересадка роговицы.
Врожденные помутнения роговицы обусловлены отсутствием деснеметовой мембраны и эндотелия при нарушении дифференцировки мезенхимы в эндотелий роговицы, задержкой отшнуровки роговицы от хрусталика, а также внутриутробным воспалением. Помутнения могут быть очаговые, точечные, в виде облака с нечеткими границами или плотного пятна с четкими границами. Гистологически в роговице определяется утолщение эпителия или рубцовыс изменения различных слоев роговины.
Келоид роговицы - избыточная рубцовая ткань.
Центральное помутнение роговицы (мезодермально-эктодермальный днсгенез роговицы и радужки, аномалия Петерса) - процесс обычно двусторонний, сочетающийся с передними сращениями радужки, обусловленный задержкой и неполным отделением хрусталика от эктодермы. При этом хрусталик вытянут вперед, с передней полярной катарактой. Гистологически - строма в центре истончена с неправильным расположением пластин. На участке истончения боуменова мембрана отсутствует, десцеметова мембрана тонкая, а в зоне сращения роговицы с хрусталиком отсутствует вовсе. Односторонний процесс, часто сопровождается юношеской глаукомой и сочетается с пороками развития ЦНС, сердца, костей лица. Тнп наследования - аутосомно-доминантный н аутосомно-рецессивный.
Ограниченный задний кератоконус - кратерообразное углубление задней поверхности роговицы, связанное со стромальным помутнением. В отлнчие от аномалии Петерса десцеметова мембрана н эндотелий сохранены, в области углубления - истончение стромы и деструкция коллагеновых волокон, боуменова мембрана и эндотелий сохранены, другие пороки развития глаза отсутствуют.
Задний эмбриотоксон - периферическое помутнение роговицы в виде кольца или полукольца, объясняемое выступающим пограничным кольцом Швальбе. Гистологически по краю деснеметовой мембраны имеется кольцо коллагеновых и эластических волокон, окруженных тонкой базалыюй мембраной, которая переходит в десцеметову мембрану. Эндотелий трабекулярного аппарата по направлению к передней камере гиперплазирован.
Периферическое помутнение роговицы (аномалия Аксенфельда) - помутнение роговины в виде кольца нли полукольца, как при заднем эмбриотоксоне, сопровождающееся аномалией развития мезодермы радужки в виде мезодермальных стромальных тяжей, распространяющихся от периферии радужки к задней поверхности роговицы.
Мезодермальный дисгенез роговицы и радужки (аномалия Ригера) - наряду с аномалией Аксенфельда имеется двусторонняя гипоплазия стромы радужки с дополнительными периферическими ирндокорнеальными сращениями, помутнением стромы роговины, эктопией зрачка. В 50% случаев аномалия сопровождается юношеской глаукомой. В 75% случаев наследуется по аутосомн-доминантному типу .
Склерокорнеа - диффузное помутнение роговицы, при котором роговица белая, трудно отличимая от склеры. Микроскопически - эпителий роговицы уплощен, передняя отграничивающая пластинка может отсутствовать, задняя - истончена, в строме - разнокалиберные сосуды, коллагеновые волокна утолщены, располагаются неправильн. Порок двусторонний, сочетается с микро-фтальмией, аниридией, умственной неполноценностью.
Врожденная стафилома роговицы - выпячивание рубцово-измененной и инфильтрированной лейкоцитами роговицы. Обе ограничивающие пластинки отсутствуют, эпителий роговицы утолщен, возможно его ороговение. Сопровождается пороками развития хрусталика.
Дермоид роговицы - полушаровидные, плотные, опухолевидные образования на периферии в области лимба. Порок сочетается с челюстно-лицевым дизостозом, фокомелней, почечными пороками. Гистологически не отличается от дермоида других локализаций. Возможно, обусловлен действием тератогенных факторов в I триместре беременности
www.eurolab.uaСледующие статьи
- Аметропия и коррекция зрения. Аминогликозиды. Анализ и определение различных видов пыльцы в одном сборе.
- Работа за компьютером. Работа за компьютером просмотр телевизора. Работа с таблицей.
- Патология сетчатки и зрительного нерва. Ретинопатии. Патология слёзных канальцев. Патология стекловидного тела.
Комментариев пока нет!
Поделитесь своим мнением

 Претензии при заказе лимузинов
Претензии при заказе лимузинов  Макияж глаз если не видно верхнего века
Макияж глаз если не видно верхнего века 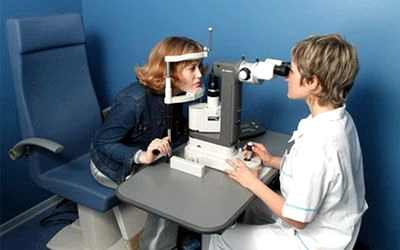 Глазная клиника в ростове на дону сокол лечение катаракты стоимость
Глазная клиника в ростове на дону сокол лечение катаракты стоимость 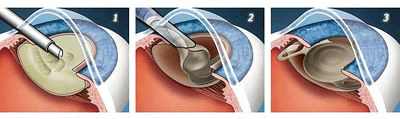 Экстракция катаракты с имплантацией искусственного хрусталика
Экстракция катаракты с имплантацией искусственного хрусталика  Сток - решение проблемы одежды ребенка
Сток - решение проблемы одежды ребенка  Макияж глаз саши савельевой
Макияж глаз саши савельевой